胃がん
はじめに
手術方針
早期がん、進行がんに関わらず、ほとんどの症例で腹腔鏡下手術を選択しています。当院では内視鏡外科学会の内視鏡外科技術認定医(胃領域)・ロボット手術術者認定医が所属しており、上部消化管を専門とするチームが担当・指導しています。
腹腔鏡下手術は身体への負担が少なく術後の回復が早いとされ、患者さんにとって多くの利点が認められています。しかし、がんの進行度によっては、腹腔鏡下手術では根治性がそこなわれたり、安全な手術が行えない場合があります。そのような場合は無理に腹腔鏡下手術を行わず、従来通りの開腹手術を選択しています。
当院での胃がん治療は、胃癌学会から提唱されているガイドラインに沿って行っております。一方、がん専門医療施設としての責務から、治療方針が標準化されていない領域においては、新しい治療指針提唱のための全国規模の臨床試験へ参加し、先進医療に基づいた新しい抗癌剤を組み合わせた治療なども積極的に行っています。もし患者さんの病状がそのような臨床試験の対象となる場合は、試験への参加をお願いしています。臨床試験は実験的なもの(治験)ではなく、すでに確立した手術や化学療法の胃がんに対する治療効果を検証するものです。臨床試験では手術の質のみならず、化学療法やフォローアップなども厳重に管理されており、患者さんのメリットになることも多いですので、是非ご協力をお願いいたします。
臨床臨床試験参加研究グループ;JCOG(日本臨床腫瘍研究グループ)、京都大学外科、腹腔内化学療法研究会など
ロボット支援下胃がん手術について(ダヴィンチ手術)
ダヴィンチ手術は腹腔鏡下手術をロボット支援下に行うもので、従来の腹腔鏡下手術の利点をさらに向上させることができると考えられています。ロボットは多関節の鉗子を持ち、胃がんの手術においては膵臓周囲で、より複雑で細やかな手術手技が可能となります。ロボットと言っても自動的に機械が動くものではなく、あくまで操作するのは人間です。
ロボット胃切除手術は保険収載されており、従来の腹腔鏡下手術と比較して、患者さんの自己負担額に現時点では差はありません。(2020年1月時点)
すべての胃がんに対してダヴィンチ手術を行っているわけではなく、患者さんそれぞれの病気の状況に合わせて適応を判断しております。
“胃がん”とは、どんな病気ですか?
胃がんになる人は年々減ってきていますが、まだまだ患者さんの多い病気です。
胃の壁の細胞(ご飯が通る内腔側)が、悪性化(浸潤したり、転移したり)する病気です。
胃潰瘍と胃がんは直接の関係はありません。
病気の進み具合で差はありますが、手術を受けた方の7割以上が治る病気です。
症状と病気の進み具合は関係しません。痛みが強くても、早期の方もおられれば、症状が無くて病気が進んでから見つかる方もおられます。
“胃がん”の診断は?
内視鏡(胃カメラ)の検査と、生検(細胞を一部取って顕微鏡で調べます)を行うことが、 一番の基本の検査になります。
その他に、
胃透視(バリウムの検査)
CT(身体を輪切りにするX線の検査)
エコー(超音波検査)
採血
これらの検査から、“胃がん”がどの程度の進み具合かを詳しく調べます。
“胃がん”の治療方針…病気の進み具合
胃がんの進行度は、次の3つの要素で決まります。
- 癌の深さ(どこまで潜って育っているか)
- リンパ節に転移があるか
リンパ節とは、胃の周りでがん細胞が広がるのを防ぐ交番のような働きをしているところです。
転移とは、交番(リンパ節)ががん細胞に乗っ取られた状態です。
最初にがん細胞がやってくる交番(1群目)から、2群目、3群目と、広がる順番が決まっています。 - 遠くの場所(他臓器)に転移がある
手術前の検査から、3つの要素について、記号と数値の組み合わせで評価をします。- 癌の深さは内視鏡検査・バリウムの検査等の結果より、
T1…(粘膜と粘膜の下の層)
T2…(筋肉の層と筋肉の外側の層)
T3…(胃の壁を包む膜まで)
T4…(胃の周りに食い込んでいる)
以上の、4つの段階に分けられます。 - リンパ節への転移はCT等の検査の結果より
N0…(リンパ節への転移が無い)
N1…(1段階目のリンパ節に転移が疑われる)
N2…(2段階目のリンパ節に転移が疑われる)
N3…(3段階目のリンパ節に転移が疑われる) - 遠くの場所への転移はCT・腹腔鏡等の検査の結果より
M0…(遠くの場所への転移は無い)
M1…(遠くの場所への転移が有る)
手術前に腹腔鏡検査を行った場合には次のことが分かります。
Cy0, P0…(胃からこぼれたがん細胞は無い)
Cy1, P1…(胃からこぼれたがん細胞がお腹の中に広がっている:腹膜転移)
- 癌の深さは内視鏡検査・バリウムの検査等の結果より、
以上の3つの要素から病気の進み具合を決定します。
がんのステージは、I期、II期、IIIA期、IIIB期、IV期 に分けられます。
| N0 | N1~3 | |
|---|---|---|
| T1(M, SM), T2(MP) | I | II A |
| T3(SS), T4a(SE) | II B | III |
| T4b(SI) | IV A | |
| M+, (P, Cy)※ | IV B | |
※ Cy, P(お腹にがん細胞がこぼれているかどうか)は、手術前に腹腔鏡検査を行っていない時は、手術中に分かります。
“胃がん”の治療方針…学会のガイドライン
病気の進み具合に応じた治療方法があります。
| 病期 | 推奨治療 | 病期 | 臨床研究としての治療 |
|---|---|---|---|
| I | 胃カメラによる切除,縮小手術 | I | |
| 定型手術 術後化学療法 |
|||
| II A | II A | ||
| II B | II B | 術前の化学療法 定型手術(+合併切除) 術後化学療法 |
|
| III | III | ||
| IV A | 術前化学療法 手術 術後化学療法 拡大手術 |
IV A | |
| IV B | 化学療法、緩和手術、放射線治療、対症療法など | IV B |
放射線治療は日本ではあまり行われていません。
抗がん剤には、色々な種類があり、最近はかなり効果も認められています。
しかし、抗がん剤だけでは、がんは無くなりません。
基本的には、手術でがんを取り除くことが必要になります。
病期によっては、術前に抗がん剤治療をおこなって、病気を小さくしてから手術を行う方法も試みられています。
IV期の胃がんに対しては、症状や体力等と相談し、無理な治療をするよりはがんと共存して、元気な時間を長く作っていく治療が基本となります。
手術について
代表的な手術の術式には、次の4つがあります。
- 幽門側胃切除術(出口側2/3を取る手術)
-
- R-Y(ルーワイ)再建術
-
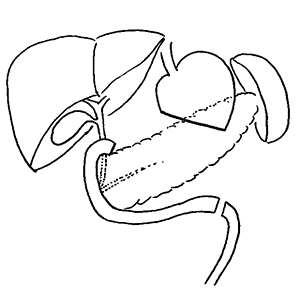
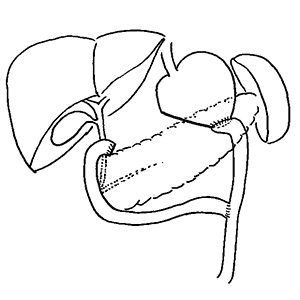
- B-I(ビルロートI法)再建術
-
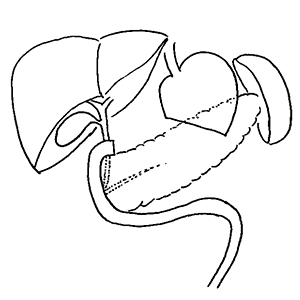
- 胃全摘(R-Y再建)術
-
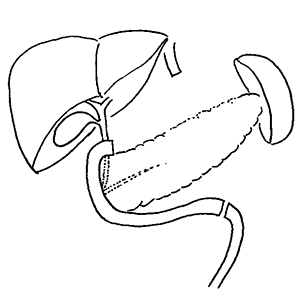
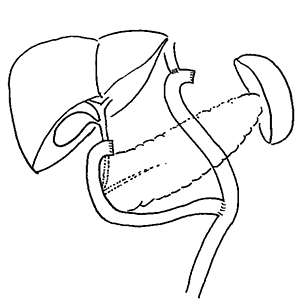
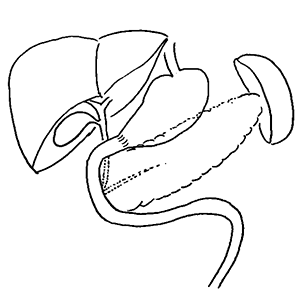
- 幽門保存胃切除(入口(噴門)と出口(幽門)を残す早期癌に行う手術)
-
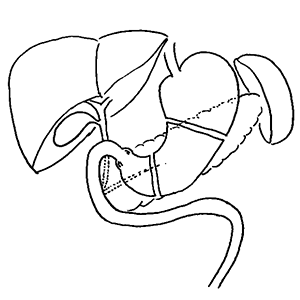
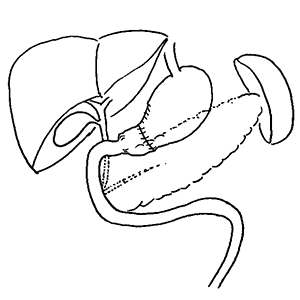
- 噴門側胃切除術(出口(幽門)側を残し、入口(噴門)側を切除する早期癌に行う手術)
-
当院での“胃がん”の手術治療の流れ
手術まで
――術前の検査により治療方針を決定します。術前化学療法を行うこともあります。
手術前日
――入院。
手術当日
――定型手術では、4-5時間の手術となります。
手術翌日
――硬膜外麻酔を使い、痛みを除きながら離床を始めます。
術後4日目
――順調なら経口摂取が開始となります。
1週間から10日
――病理検査(顕微鏡の検査)の結果が出ます。場合により、術後の予防的な化学療法を相談することもあります。
2週間程度
――退院となります。
外来通院
――かかりつけ医の先生と協力して、5-10年は経過を観察させていただきます。
“胃がん”の治療方針…まとめ
ガイドラインに従った治療を基本とし、患者さんの意見を尊重して方針を決定しています。
当院での年間胃がん手術症例数は約80例です。
腹腔鏡手術・ロボット手術も積極的に導入しています。
術前化学療法も臨床試験に参加し、豊富な実施経験があります。
また199 年からの3000例を超える胃がん症例のデータがあり、治療方針の参考にしています。
当院での、病期別(stage別)の5年生存率は以下の通りです。
StageIA:90.9%, IB:82.5%, StageIIA:82.8%, StageIIB:74.8%, StageIIA:55.5%, StageIIIB:37.0%, StageIIIC:28.5%, StageIV:3.7%



