消化器内科について
認定など
- 日本消化器内視鏡学会指導施設
- 日本消化器病学会認定施設
- 日本肝臓学会認定施設
- 京都府肝疾患専門医療機関
- 胃がん・大腸がん検診二次精密検査医療機関(京都府医師会)
特色・取り組み
- 救急疾患、一般的な疾患から希少疾患まで幅広い領域をカバーしています。
- 内視鏡治療では最先端の機器・技術を導入しています。
- 進行がんは積極的な治療から緩和ケアまでシームレスに対応しています。
- 研修医・専攻医の教育に力を入れチーム制で診療を行っています。
- 適応を重視し、医療安全に対する高い意識をもって診療にあたっています。
- 臨床研究や治験を推進しています。
医療関係者の方々へ
消化器内科への診療や診療に重要な検査などは、従来通りオープン検査として地域医療連携室を通して随時受け付けております。患者さんの負担軽減の為、検査当日は外来を通さず内視鏡センターへ直行いただく「胃カメラ直行便」もよりオーダーし易くいたしました。
診療内容
当科での診療の対象となる方
当施設の役割に応じて、悪性疾患に対する検査・治療を要する方、緊急性の高い状態の方、診療に高い専門性を要する疾患をもつ方を主な対象として診療を行っています。
当科で専門的な治療が終わり、病状が安定したあとの、投薬、経過観察はかかりつけ医にお願いすることもあります。
がんの診療
がんの診療はまず正確な診断に始まり、適切な治療に結びつける必要があります。
治療には、がんそのものに対する治療(手術、抗がん剤、放射線治療など)と、がんに関連した症状に対する治療(緩和ケアなど)があり、両者を並行して進めなければなりません。
そのため当科は、外科、腫瘍内科、放射線科、病理診断科、緩和ケア科、麻酔科等と連携してがんの診療にあたっています。
上部消化管(食道・胃・十二指腸)
概要
「消化器系」のうち「上部消化管」とは、食道・胃・十二指腸を指します。これらは食べ物の通り道であり、その消化・吸収が始まる部分です。
身近な臓器であり、そこに関連する症状を表す言葉も日常に浸透しています。
胸焼け、胃痛(上腹部痛)、胃もたれ、食欲不振、吐き気(嘔気・悪心)、嘔吐など、誰しもいずれかを一度は経験していることと思われます。
これらは極めてありふれた症状であり、その多くは専門診療を必要とせず、また原因が消化器系の病気とは異なる場合も多々あります。
これらの症状を来した際には、当科ではなく、まず近隣の内科診療所・病院を受診することをお勧めします。
その上で当科の専門性と設備を必要とする場合にはご紹介いただき、当科にて検査や治療を進めてまいります。
上部消化管における最も基本的かつ重要な検査は上部消化管内視鏡(通称胃カメラ)です。
さらに内視鏡を用いて検査を行うだけでなく、種々の高度な治療も行っております。
特に当院は地域がん診療連携拠点病院および三次救急医療施設に指定されており、これに応えるべく食道がん・胃がんなどの悪性腫瘍や上部消化管救急疾患に対する診療を数多く行っております。
上部消化管内視鏡による検査・治療
- 検査
当科における内視鏡検査は精密検査と位置づけています。
画質を優先し、鼻からの内視鏡(経鼻内視鏡)は通常の検査には用いません。
観察範囲は口から十二指腸まで、従来あまり見られてこなかった口腔・咽頭を含めて観察します。
病気の詳しい評価が必要な場合には拡大内視鏡を用いて観察します。 - 内視鏡的粘膜下層剥離術(ESD)
消化管の早期悪性腫瘍に対する治療法であり、従来は外科手術などが標準治療であった病気に対して内視鏡(胃カメラ)を用いて根治をめざすものです。
ESDの技術は1990年代後半から発達し、2006年の胃に始まり、現在は食道(2008年)、大腸(2012年)、十二指腸(2020年)に対して保険適応となっています。
比較的新しい治療法ですが、一定の条件を満たす早期の消化管がんに対しては標準治療と位置づけられています。当科では早くからESDに取り組んできており、十分な症例の蓄積があります。 - 内視鏡的消化管止血術
上部消化管から出血すると、吐血や黒色便が見られるほか、早期に止血処置が行われない場合、出血多量で死に至ることもあります。このような上部消化管出血に対して、全身状態が悪い場合を除いてまず行うべき検査が内視鏡です。
緊急内視鏡により、どこからどのように出血しているのか診断し、必要であれば内視鏡にて出血を止める処置をします。
大部分は内視鏡治療により止血が可能ですが、不可能な場合は手術や血管造影を考慮します。 - 食道・胃静脈瘤の内視鏡的治療
食道・胃静脈瘤の多くは肝硬変の合併症であり、食道や胃の粘膜のすぐ下にある静脈がコブのように拡張します。
大きくなると自然に破れて出血することがあり、そのときは緊急内視鏡治療による止血術が必要になります。
また出血の予兆が見られるような場合には、予防的に内視鏡治療を行うこともあります。 - 消化管ステント挿入術
食道がんや胃がんなど種々の悪性腫瘍により食道、胃の入口(噴門)や出口(幽門)、十二指腸が狭くなることがあります。
食べ物が通りにくくなると、食べ物が通るように手術(胃空腸バイパス術)をすることがありますが、内視鏡を用いたステント治療も一つの方法です。
ステントとは網状の金属でできた筒であり、狭い箇所に入れると自己拡張力でそこを拡げてくれます。入れたままにしておきますが、効果が続くのは数か月ということが多く、ステントや他の治療法のうちどれを選択するかよく考える必要があります。当科は消化管ステント挿入術を数多く行ってきており、豊富な症例の蓄積があります。 - 経皮内視鏡的胃ろう造設術(PEG)
脳卒中など脳や神経の障害、咽頭から食道にかけての腫瘍など、何らかの理由で口から食事が摂れなくなった場合、お腹から胃に栄養を直接入れる方法があります。栄養の入口になる穴(胃ろう)をあけて、そこに短いチューブを差し込んでおきます。
必要なときそこから栄養、水分、薬などを注入します。胃ろうは内視鏡を用いて20分程度の手術時間で造ることができます。
上部消化管の疾患
- がん
当科が食道がんや胃がんの診療において果たす役割は、初診時や経過中の内視鏡検査、早期がんの内視鏡治療(ESD)、消化管狭窄に対するステント挿入術などが主なものです。 - がん以外の腫瘍・ポリープ
上部消化管にはがんとは異なる腫瘍が生じることがあり、良性のものから悪性のものまであります。
良性であっても何らかの症状の原因となっている場合は治療の対象となります。
悪性のものは、がんに準じて診断・治療をしっかり進めていきます。
特に粘膜下腫瘍と分類される腫瘍は、表面が正常な粘膜で覆われているため通常の内視鏡で十分な観察をしたり腫瘍の一部を採取したりすることは困難です。そこで超音波内視鏡を用いて観察し、粘膜に隠れた腫瘍本体に針を刺して腫瘍の一部を採取することも行っております(EUS-FNA)。 - 救急疾患
吐血や黒色便などをきたす上部消化管出血に対する緊急の診断・治療を行います。
その原因には、胃・十二指腸潰瘍、逆流性食道炎、マロリー・ワイス症候群、胃・食道静脈瘤破裂、がん、などが挙げられます。
これらのうち、がんや静脈瘤は専門的な治療を要するものであり、初期治療の後も引き続き当科での診療を行います。
食べ物以外のものを飲み込んでしまう異物誤飲に対する緊急の診断・治療を行います。
多くの場合は救命救急科での初期対応となりますが、内視鏡を用いた異物除去が必要な場合には当科が緊急処置をします。 - 専門性の高い疾患
食道運動異常(アカラシアなど)、良性の食道狭窄症、自己免疫性胃炎、好酸球性食道炎・胃腸炎など頻度が比較的少なく、専門的な診療が望ましい疾患も当科で診療を行います。
下部消化管(大腸)
概要
大腸疾患といえば、大腸ポリープ、大腸がん、炎症性腸疾患(潰瘍性大腸炎、クローン病)、下部消化管出血( 憩室出血、虚血性腸炎など)、感染性腸炎などが代表的です。
当院では近隣の医療機関から多数のご紹介を頂き、腫瘍から炎症、出血に至るまで精査・加療、また救急対応までも積極的に行っています。
大腸内視鏡による検査・治療
大腸検査の中心の役割を果たすのが大腸内視鏡検査です。
大腸内視鏡検査を受けるにあたり、『しんどい検査は嫌!』『楽に大腸内視鏡検査を受けたい!』、これが患者さんのもっとも多いご意見です。
鎮静剤を用いれば楽に検査を受けることが出来るのは当たり前ですが、当然、鎮静に伴う副作用(血圧低下、呼吸抑制など)も大きな問題です。
当院では鎮静剤を適宜使い、優れた技能、最新の機器を用いて、迅速かつ正確な診断、確実な治療を心がけています。
- 内視鏡的粘膜切除術(EMR)・粘膜下層剥離術(ESD)
大きさ1センチ以下の治療が必要と判断された大腸ポリープは、原則その場での治療完遂を目指し(抗血栓療法中の方は除く)、早期がんが疑われる1センチを超える大きなポリープに対しても、正確に診断を行い、可能な限り内視鏡での低侵襲な治療を行います。
特に2012年に保険適応となった大腸早期がんに対する内視鏡的膜下層剥離術(ESD)については保険適応以前より高度先進医療の指定を受け、多数例の経験を有し、積極的に推進しています。 - 消化管ステント挿入術
大腸がんによる腸閉塞に対しては緊急処置として大腸ステントの挿入に取り組んでおり、これにより速やかな患者さんの苦痛改善、手術治療への移行を実現しています。
下部消化管の疾患
- 炎症性腸疾患(IBD、潰瘍性大腸炎とクローン病)
IBDは厚生労働省指定の難病であり、当院でも約300名の患者さんを受け持っております。
内視鏡での正確な診断、通常の内服治療に加え、免疫調節剤、生物学的製剤の投与、血球除去療法、さらに臨床治験(PhaseⅡやⅢ)に取り組んでいます。
また難治例に対しては外科と連携して手術治療を行う場合があります。 - 過敏性腸症候群
下痢、便秘、下痢と便秘を交替で繰り返す機能的な病気です。
炎症性腸疾患や大腸がんなどと区別は難しいことがありますので、これらの症状がある方は当科を受診して一度は大腸内視鏡検査を受け、器質的な病気のないことを確認することをお勧めします。
治療については心療内科的な介入も必要となることがあり、近隣の内科診療所・病院と連携して行っております。
小腸
概要
口から肛門まで食べた物が通る管状の臓器を消化管といい、小腸は胃と大腸をつなぐ全長約6mの消化管です。十二指腸は小腸に含まれますが、小腸とは別に扱われることが多いです。
小腸は食べた物を消化するだけでなく、消化管の中で栄養を吸収できる唯一の臓器です。胃や大腸は全て取り去っても口から食べて生きていけますが、小腸の大部分を取り去ると栄養は点滴でとるしかなくなります。そのような大切な臓器にもかかわらず、他の消化管より病気を起こすことが少ないため、注目されることがあまりありません。
小腸の検査
- CT、MRI
CTやMRIは体の断面を画像にする検査であり、種々の臓器・疾患に対して広く行われています。しかし消化管は内側を覆っている粘膜で病気が起こりやすく、胃カメラのように粘膜を直接観察できる内視鏡のほうがより多くの情報が得られます。小腸でも同じことが言えますが、胃や大腸に比べると内視鏡検査が手軽にはできないため、まずCTなど画像検査を行うことがよくあります。 - 小腸バルーン内視鏡
小腸は長く、また口からでも肛門からでも他の消化管を通ることになるため、内視鏡を入れるのが難しい臓器でした。バルーン内視鏡は日本で開発され、2003年より一般に使用できるようになりました。長い内視鏡とそれを覆うチューブから成り、それらを交互に進めることで消化管の奥深くまで挿入できます。その際、進めた内視鏡やチューブを一時的に固定するために、取り付けた風船を膨らませる仕組みを持っており、そのためバルーン内視鏡とよばれます。
バルーン内視鏡を用いても小腸は長いため1回で小腸全体を検査することはできません。口から挿入した場合は小腸の前半部分を、肛門から挿入した場合は小腸の後半部分を検査することになります。よって2回の検査を要することもありますが、事前の情報からなるべくどちらか1回の検査で済ますようにします。通常、この検査は鎮静薬で眠っている間に行います。検査時間が長く、使う鎮静薬の量も多くなるため、当院では必ず入院で行います。
バルーン内視鏡の特長の一つは、粘膜を直接観察でき、必要なら粘膜の一部を採取できることです。あとに説明するカプセル内視鏡はドライブレコーダーの映像を後から見るような検査ですが、バルーン内視鏡は現場まで自分の足で歩いて行って、見たいところをしっかり見て、怪しければ証拠品を持って帰ってくるようなものです。
バルーン内視鏡のもう一つの特長は治療ができることです。出血を止める止血術、狭くなったところを拡げる拡張術、できものを切り取るポリープ切除術などは、手術など他の治療法より体の負担を小さくできる可能性があります。 - 小腸カプセル内視鏡
以前は内視鏡検査が難しかった小腸において、バルーン内視鏡とともにそれを容易にしたのがカプセル内視鏡です。欧米では2001年から使われていますが、日本では2007年から使用できるようになりました。長さ26mm、幅11mmのカプセル型の小型カメラを飲み込むと、流れに任せて消化管の中を進みながら1秒間に2~6枚の写真を撮っていきます。撮られた写真はすぐに電波で送られて、それをお腹に貼ったアンテナで受信して小型の記録装置に保存します。カプセルを朝に飲み込むと小腸を通過して夕方には大腸まで達するため、朝と夕に病院に来るだけで入院は不要です。
カプセル内視鏡の特長の一つは、小腸全体を比較的少ない負担で観察できることです。バルーン内視鏡で小腸全体を観察するには2回の検査が必要であり、検査自体も体への負担が多少ありますが、カプセル内視鏡はドライブレコーダーのようにカプセルが通りさえすれば自動的に全区間の写真が撮られます。よって、小腸の異常が疑われる場合、まずカプセル内視鏡で異常の有無やその位置を確認し、そこを狙ってバルーン内視鏡をするということがよくあります。
カプセル内視鏡をするにはカプセルが通るかどうかが最も重要であり、もし通らないような狭い箇所があればカプセルがそこで止まってしまいます。事前に疑わしい場合には、パテンシーカプセルという模擬カプセルを飲んで、それが通るかどうか先に確認します。
小腸の疾患
- 腫瘍
胃や大腸に比べると小腸に悪性腫瘍が見つかるのはまれです。特に小腸がんはとても珍しい病気です。小腸の悪性腫瘍で比較的多いのは、悪性リンパ腫やGIST(ジスト,消化管間質腫瘍)とよばれるものです。手術や抗がん剤投与など病気の種類や病状に応じた治療を行います。 - 炎症
細菌やウイルスによって起こる感染性腸炎は、多くが急性(発症、悪化、改善など病気による変化が短期間に起こること)の経過をたどり、ほとんどは特別な治療は不要で、自然に治ります。
一方、慢性の経過をたどる腸炎は原因がはっきりしないものが多く、その代表がクローン病です。若いうちに発症することが多く、腹痛、下痢、体重減少、貧血などの症状が出現します。炎症は小腸、大腸ともに起こりますが、どちらかだけのこともあります。現在は種々の薬が登場して炎症を抑えられるようになってきましたが、原因不明であるため根本的な治療法はありません。腸が狭くなったり、穴が開いたりすると、手術が必要となることもあります。
その他にも小腸に炎症が起こる病気はいろいろあります。原因がはっきりしていて根本的な治療があるという点では、薬剤による小腸粘膜傷害や腸結核などは診断をきちんとつけることが大切です。 - 血管性病変
血便や貧血があって胃や大腸を調べても異常がなかったとき、小腸に原因がある場合があります。その原因には腫瘍や炎症のほか、血管性病変が挙げられます。血管性病変とは、普通とは異なる太めの血管が粘膜の表面近くに現れたものです。これが出血の原因となっている場合、多くは内視鏡で治療ができますが、血管のサイズなど状況によってはカテーテル治療や手術を要します。 - 腸閉塞
腸閉塞とは腸が詰まって内容物が先に進めない状態で、小腸でも大腸でも起こりえます。小腸閉塞は小腸そのものに原因があることは少なく、手術後の癒着によって腸の動きが制限されているケースや、何らかの隙間に腸が嵌まり込んでしまうケース(ヘルニアといいます)がほとんどです。病状によって手術が必要な場合と不要な場合があります。
胆道・膵臓
概要
胆膵グループでは胆道(胆のうと胆管)や膵臓の疾患を中心に診断・治療をしています。胆道や膵臓の疾患は早期発見が難しく、気付いた時には他臓器への転移や主要な血管に浸潤していて根治切除ができない場合が多くあります。また、炎症との区別も困難で、診断に苦慮する場合も多々あります。
我々胆膵グループはCTやMRI、超音波内視鏡、ERCPを駆使して診断し、組織診断としてもEUS-FNA(超音波内視鏡下吸引細胞診)やEUS-FNB(超音波内視鏡下吸引生検)、経乳頭的細胞診や経乳頭的生検を組み合わせてより適切な診断を心がけています。必要に応じ胆管内や膵管内に細い内視鏡システム(SpyGlassシステム)を挿入し、直接管腔内を観察し生検も併用し診断を煮詰めています。(当院ではSpyGlassシステムは常備しておりいつでも使用できます。)
適切な診断のもとに内科・腫瘍内科・外科・放射線科との総合カンファレンスにて治療方針を決定し、目の前で苦しんでいる患者さんにとって最も適切な治療選択を行っています。
不幸にも根治切除できない場合には、内視鏡的な減黄を含め、最適な化学療法を選択施行し患者さんに寄り添う治療を心がけています。
内視鏡的な減黄術としても通常の内視鏡的胆道ドレナージは勿論、超音波内視鏡下胆道ドレナージ(EUS-HGS、CDS、CD等)も安全・確実に行える技術があります。
術後再建腸管に対する小腸内視鏡を使用した検査・治療も積極的に取り組んでいますし、良性疾患である総胆管結石に対する治療も数多くこなしており、積み上げ結石や巨大結石に対してもEHL(電気水圧衝撃波胆管結石破砕装置)を常備し、安全・確実な治療を行っています。
ポリシー
「安全・確実な内視鏡診断と治療」をモットーに、専門性の高い最適な医療を提供する努力を惜しんでいません。常に精確な診断に基づく最先端の低侵襲治療を心がけています。
設備
胆膵診療には高度な医療機器やデバイスが多数要求されますが、当院では、下記の通り充実した設備が整っており、最先端の治療が可能となっております。
- X線TV室:内視鏡専用のX線TV室2室(1室はCアーム型)
- 後方斜視鏡:JF-260V, TJF-260V(オリンパス社製)
- 超音波内視鏡:ラジアルGF-UCT260, コンベックスGF-UE260-AL5、直視型コンベックスTGF-UC260J (オリンパス社製)
- 超音波観測装置:α10(日立アロカ社製)、EU-ME2 PREMIER PLUS (オリンパス社製)2台
- 経口胆管・膵管鏡:SpyGlassシステム(ボストン・サイエンティフィック社製)
- EHL(電気水圧衝撃波胆管結石破砕装置)
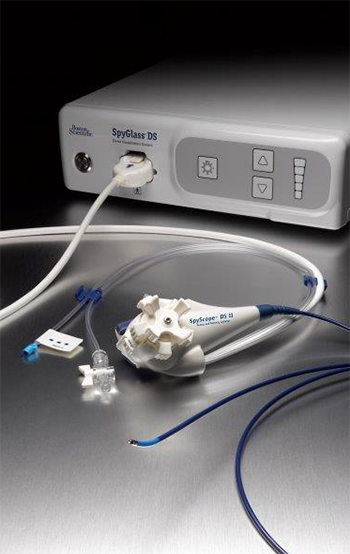
SpyGlassシステム

EHL(電気水圧衝撃波胆管結石破砕装置)
肝臓
概要
急性及び慢性肝炎、肝硬変、良性および悪性肝腫瘍(肝臓がん)など幅広く専門的に診療しています。
特にウイルス性肝炎や肝臓がんに対する治療は京都府内でも有数の症例数を有しており、基幹病院としての使命を果たしています。
肝臓の病気
- 劇症肝炎・急性肝不全
急激な経過を取って容体が悪化します。救命科、腎臓内科、麻酔科と連携し、高度な救命医療を展開しています。肝移植が必要な場合は京都大学の消化器内科や肝胆膵移植外科と連携して対応しています。 - ウイルス性慢性肝炎
飲み薬(直接抗ウイルス薬、核酸アナログ)での治療を積極的に行っています。 - 自己免疫性慢性肝炎・原発性胆汁性胆管炎
肝生検を行って確定診断を得てから的確な治療を選択する方針としています。 - 脂肪性肝炎
最新の腹部エコー検査装置をもちいて肝臓の硬さや脂肪化の程度を判定し、治療方針を決定しています。 - 肝硬変
厚生労働省の「肝炎等克服緊急対策研究事業」や「肝がん・重度肝硬変治療研究促進事業」に参加しています。
肝硬変の患者さんであっても肝炎ウイルスに対する治療を積極的に行い、他に栄養療法、肝庇護療法を実施し、症状の改善などに勉めています。 - 肝臓がん
CTやMRI の他、造影超音波検査を駆使して早期診断を行います。
エコーで見えにくい病変に対しては、RVS・Fusion(CT画像等とエコー画像を同時に表示して、エコー画像上の病変を識別する)対応超音波検査機器を用いて、より的確な診断を行っています。
手術治療が可能な患者さんには当院の外科(日本肝胆膵外科学会高度技能専門医修練施設A)と連携して対応しています。
内科的治療として経皮的ラジオ波焼灼術(PRFA)、経皮的エタノール注入療法(PEIT)、肝動脈塞栓化学療法(TACE)、さらに分子標的薬や免疫チェックポイント阻害剤などの先進の薬物療法を行っています。また放射線治療科と連携し、最新鋭機器を用いて高精度放射線治療(定位放射線治療)を行っています。
内視鏡検査室が一部リニューアルしました
回復室を併設し、診療体制がさらに整いました
2022年5月に、病院2階 内視鏡センターの拡張工事を行い、回復室を併設しました。 昨今の拡大内視鏡、画像強調内視鏡の普及に伴い、検査がより精密になり又時間を要するようになりました。患者さんの苦痛や不安を軽減して検査を受けていただくために鎮静剤を使用しての検査が増加してきました。7台のベッドと生体監視装置を配置して検査後の回復状態をケアしています。また、内視鏡検査室も3室から4室へ増やし、緊急検査にもより対応し易くしました。
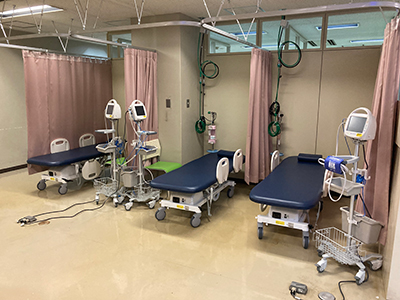
リカバリー室

検査室



